Jaskra – przewlekła choroba oczu
Jaskra to przewlekła, postępująca choroba oczu, polegająca na stopniowym uszkodzeniu nerwu wzrokowego, co skutkuje ograniczeniem pola widzenia przy zachowanej dobrej ostrości wzroku. Ograniczenie pola widzenia następuje na tyle powoli, że pacjent na ogół nie jest w stanie tego samodzielnie zauważyć, aż do momentu, kiedy choroba jest już bardzo zaawansowana. Jaskra dotyczy zarówno ludzi starszych, jak i młodych; jest pierwszą globalnie i drugą w krajach wysoko rozwiniętych (po AMD) przyczyną nieodwracalnej utraty wzroku.
Jaskra – objawy
Większość przypadków jaskry jest niestety prawie bezobjawowa. Ubytki w jaskrze powstają asymetrycznie i w sposób podstępny, trudno je początkowo zarejestrować. Do objawów jaskry nie należą „czarne plamy” ani „czarny tunel”, jak to przedstawia wiele plakatów i tzw. „materiałów edukacyjnych”. Początkowo chory przestaje rejestrować obrazy znajdujące się na obrzeżach pola widzenia, a braki w obrazie mózg uzupełnia podobnymi pikselami. Wyjątek stanowi dość rzadka jaskra z zamykającym się kątem, gdzie objawy są ewidentne, należą do nich: ból oka, pogorszenie ostrości wzroku i widzenie tęczowych kół wokół na źródeł światła. Poniżej przedstawiono kolejno: widzenie prawidłowe, jaskrę umiarkowaną i chorobę zaawansowaną.
Atak jaskry objawy: ból głowy, zemglenie oczu, nagły ból oka
Atak jaskry ma bardzo nagły przebieg i powstaje na skutek nagłego wzrostu ciśnienia wewnątrzgałkowego. Chory zazwyczaj odczuwa nagły ból oka promieniujący do czoła, skroni i szczęki, silny ból głowy i ogólne pogorszenie samopoczucia. Pojawiają się zamglenie oczu oraz pogorszenie ostrości widzenia, a także wymioty, nudności, pocenie się, zaczerwienienie gałki ocznej. Ostry atak jaskry wymaga leczenia szpitalnego, ponieważ powoduje zamknięcie kąta przesączania i zablokowaniem odpływu cieczy wodnistej z oka, co może prowadzić do uszkodzenia nerwu wzrokowego.
Rodzaje jaskry
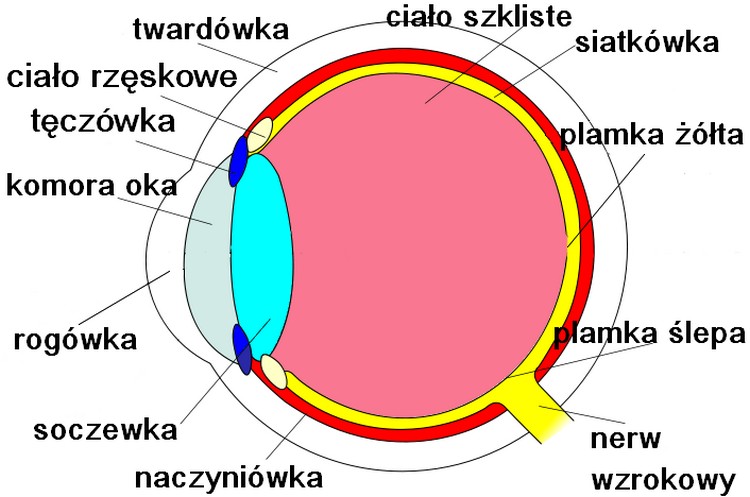
Generalnie można dokonać podziału na jaskrę z otwartym i zamykającym się kątem przesączania, który to podział wynika z budowy oka.
Jaskra z otwartym kątem
Jaskra z otwartym kątem to większość przypadków. Charakteryzuje się powolnym przebiegiem i brakiem dolegliwości. Ciśnienie oka jest umiarkowanie podwyższone, a często nawet w normie. Przyczyny nie są do końca poznane – ważna jest skłonność genetyczna oraz tak zwaneczynniki ryzyka, jak podwyższone ciśnienie wewnątrzgałkowe, krótkowzroczność, zaburzenia ciśnienia ogólnego (za niskie albo za wysokie), cukrzyca, migreny, choroby autoimmunologiczne. Jaskra z otwartym kątem jest nieuleczalna. Jednak bardzo często udaje się zahamować jej postęp, co zapewnia dobre widzenie przez całe życie. Warunkiem jest obniżenie ciśnienia w oku i wyjściowy brak znacznego zaawansowania choroby. W leczeniu jaskry kluczowe jest wczesne postawienie rozpoznania przez specjalistę na podstawie rozmowy z pacjentem, szczegółowego badania oka i wykonanych badań obrazowych – pola widzenia, HRT, GDX, OCT i pachymetrii. Leczenie odbywa się za pomocą kropli do oka, zabiegów laserowych lub operacyjnych.
Jaskra z zamykającym się kątem
Jaskra z zamykającym się kątem występuje na ogół u dalekowidzów, wiąże się z ostrym lub podostrym zablokowaniem odpływu płynu z oka. Daje to różnego rodzaju dolegliwości: przewlekłe, umiarkowanego stopnia bóle oka czy zaburzenia widzenia pod postacią zamglenia obrazu lub widocznego wokół źródeł światła zjawiska „halo” (tęczowe koła). W skrajnych przypadkach (ostry atak jaskry) pojawia się nagły bardzo silny ból oka i głowy ze znacznym pogorszeniem widzenia. Jaskrę z zamykającym się kątem na ogół udaje się całkowicie opanować wykonując ambulatoryjnie zabieg laserowy – tzw. irydotomię (jest to leczenie „z wyboru”) i ewentualnie stosując odpowiednie krople. U niektórych pacjentów może być wymagane leczenie operacyjne. W przypadku ostrego ataku jaskry konieczne jest leczenie szpitalne i podawanie leków dożylnie.
Jaskra – leczenie i badania
Podstawowe badania w kierunku jaskry wykonywane w Optimum:
- badanie HRT 3 – ftalmoskopia laserowa nerwu wzrokowego
- badanie GDX Pro – polarymetria laserowa włókien nerwowych siatkówki GDX Pro
- badanie OCT – koherentna tomografia optyczna OCT RNFL (włókien nerwowych) i tomograia oka OCT GCC (komórek zwojowych)
- pole widzenia (klasyczne komputerowe lub zdwojonej częstotliwości – badanie FDT
- pomiar grubości rogówki – pachymetria
Wszystkie wymienione badania w kierunku jaskry wykonujemy w Centrum Okulistycznym OPTIMUM. Wyniki pacjent otrzymuje od ręki; są one zinterpretowane i opisane przez specjalistę chorób oczu, wyspecjalizowanego w okulistycznej diagnostyce obrazowej. Przy kolejnych badaniach na tym samym aparacie wyznaczony jest tzw. trend progresji, pozwalający stwierdzić czy choroba jest opanowana, czy też ulega pogorszeniu.
► OBEJRZYJ MATERIAŁ EDUKACYJNY “JAK ROZPOZNAĆ JASKRĘ ?” – Dr n. med. Jaromir Wasyluk, specjalista chorób oczu; program z cyklu “Specjalista radzi” (Kafeteria.tv Wirtualnej Polski)



